卵子凍結は、将来の妊娠に備えて、若くて質のよい卵子を凍結保存する技術です。近年では、ノンメディカルな卵子凍結(社会的適応)による卵子凍結が注目されています。
この記事では、卵子凍結の概要や背景、費用などについてわかりやすく解説しています。
卵子凍結とは?医学的適応とノンメディカルな卵子凍結(社会的適応)との違い

卵子凍結は、将来の妊娠に備えて、若く質のよい卵子を体外に採り出し、冷凍保存する技術です。
卵子凍結は、対象となる女性の状況によって「医学的適応」と「社会的適応(ノンメディカル)」に分けられます。病気そのものや、その治療によって生殖機能が低下する可能性がある方が対象となるのが「医学的適応」、キャリアやそのほかの事情により今すぐの妊娠が難しい方が対象となるのが「社会的適応(ノンメディカル)」です。
医学的適応
がんや自己免疫性疾患などの患者さんは、治療で使用される薬剤や放射線の影響などによって卵巣の働きが低下し、妊娠が難しくなる可能性があります。このような患者さんが妊孕性(にんようせい:妊娠する力)を温存するために、疾患の治療に先立っておこなう卵子凍結を「医学的適応」といいます。
この場合の卵子凍結では、卵巣機能が保たれているうちに採卵することが重要です。もとの疾病の治療を担当する主治医と、生殖医療を担当する医師が情報を共有しながら、患者さんご本人の意思に基づいて実施されます。
凍結保存した卵子は、将来妊娠が可能となったタイミングで融解し、生殖補助医療(ART)へと進みます。
ノンメディカルな卵子凍結(社会的適応)
ノンメディカルな卵子凍結は、健康な方を対象とし、将来の妊娠に備えて若く状態のよい卵子を保存しておく方法です。「キャリアを形成したい」「現在はパートナーがいない」などの理由で、今すぐの妊娠は難しく、将来の妊娠を希望する方のための選択肢のひとつとなっています。
このような選択が注目されている背景には、卵子が年齢とともに減少し、質も低下していくという医学的な事実があるからです。とくに30代後半以降は妊娠率の低下が顕著になるとされているため1)、年齢による変化を見越して、妊娠・出産という選択肢を残したいと考える方が増えています。
また、近年では、福利厚生の一環として卵子凍結の費用を支援する企業や、費用助成制度を設けている自治体も見られます。
ノンメディカルな卵子凍結(社会的適応)を選択する人が増えている理由
社会的適応による卵子凍結を選ぶ女性が増えているのには、女性の社会進出や平均初婚年齢の上昇などといったライフスタイルの変化が影響していると考えられます。
妊娠・出産の適齢期とキャリア形成の時期が重なりやすくなっているほか、パートナーがいない、家族の介護を担っているなどさまざまな理由から、すぐに妊娠を選べない状況に置かれている方も少なくありません。
そのため、将来「子どもを持ちたい」と思ったときに備えて、卵子凍結という選択肢を考える方が増えてきています。
卵子凍結の費用は保険適用されない(自費)
卵子凍結は、医学的適応・ノンメディカルな卵子凍結(社会的適応)ともに自費診療であり、保険は適用されません。
全額自己負担であり、採卵から凍結保存まで、そして凍結卵子を融解してから胚移植までのそれぞれにお金がかかります。
卵子凍結(未受精卵凍結)にかかる平均的な費用
卵子凍結の費用は自由診療であるため、医療機関によって異なります。平均的には、採卵から凍結までに30~50万円程度、融解~胚移植までに30~60万円程度必要だとされています。
主な内訳は、大きく以下の3つです。
- 卵巣から卵子を取り出すための手術そのものにかかる費用
- 採取した卵子を凍結保存するための処理にかかる費用(初回1年間の保管料も含まれる)
- 2年目以降も卵子を保管し続ける場合に毎年かかる費用
このほかに、排卵を促す薬・診察・検査・麻酔などに、別途費用がかかることもあります。保存する卵子の数や治療内容によっても費用に差が生じるため、事前に医療機関で確認することが大切です。
その他の費用例は、卵子凍結に関する東京都助成金制度についての記事もご確認ください。
卵子凍結の費用負担が軽くなる補助金制度(東京都の場合)
卵子凍結を考えている女性にとって、補助金制度はとても大きなサポートとなります。自治体によってサポート内容は異なりますが、東京都を例に見ていきましょう。
対象者
- 東京都に住む18歳から39歳までの女性(採卵を実施した日における年齢)
対象者の詳細や対象要件については東京都福祉局の公式ページをご覧ください。
助成額
- 卵子凍結を実施した年度 上限20万円
- 次年度以降、保管に係る調査に回答した際に、1年ごと一律2万円(令和10(2028)年度まで実施)を予定
対象となる医療行為
- 採卵準備のための投薬
- 採卵
- 卵子凍結
支給までの流れ
- 対象者向け説明会へ申し込み、参加
- 調査事業への協力申請、決定通知書の受領
- 登録医療機関を受診、卵子凍結を実施
- 助成金申請、調査への回答
- 助成金受給
※なお、トーチクリニックは東京都の「卵子凍結に係る費用への助成」の登録医療機関です。
ノンメディカルな卵子凍結(社会的適応)のメリット
ノンメディカルな卵子凍結(社会的適応)には以下のメリットがあります。
- 若く質のよい卵子を保存しておくことで、将来の妊娠や出産の可能性を広げることができる
- 不妊の原因となる病気のリスクに備えて妊娠の可能性を残しておくことができる
また、妊娠や出産のタイミングを自分で選びやすくなることで、キャリア形成や学びなど、将来に向けたライフプランを立てやすくなるという利点もあります。
ノンメディカルな卵子凍結(社会的適応)のデメリット
一方で、ノンメディカルな卵子凍結(社会的適応)にはデメリットもあります。
- 将来の妊娠・出産を保証するものではない
- 副作用や合併症のリスクがある
- 高年齢の妊娠・出産では合併症のリスクが高まる
それぞれ解説します。
将来の妊娠・出産を保証するものではない
卵子凍結は将来の妊娠の選択肢を広げるための有効な手段ですが、妊娠や出産を保証するものではありません。簡単に言えば、卵子凍結は受精卵凍結と比べ、新しく難しい技術であり、卵子1つあたりの妊娠率も受精卵凍結より低いです。
まず、卵子の凍結・解凍プロセスには技術的な制約があり、すべての卵子が無事に解凍されるわけではありません。
また解凍された卵子は、精子と受精させ、細胞分裂を経て健康な胚に成長しなくてはなりませんが、その確率も一定ではありません。
さらに、凍結卵子を用いての妊娠成功率は年齢や健康状態、その他の要因に左右されます。年齢が高くなるほど、子宮筋腫や子宮のがんなど、妊娠率に影響をおよぼす病気にかかるリスクが高まります。若い時期に卵子凍結をしていても、実際に使用する際には年齢が進んでいるため、妊娠率や出産率が低下する可能性があります。
卵子の凍結保存期間が影響することもあり、保存期間が長くなるほど卵子の品質が劣化するリスクも考えられます。
ある研究では凍結卵子を用いた場合の着床の確率は17~41%、出生に至るのは4.5~12%と報告されています2)。
卵子凍結を行ったからといって、必ずしも将来の妊娠が保証されるわけではないことを理解しておくことが重要です。
副作用や合併症のリスクがある
卵子凍結には、副作用や合併症のリスクが伴います。
同時に多数の卵子を採取するため、排卵誘発剤を使用する際、卵巣が過剰に反応する卵巣過剰刺激症候群(OHSS)が発生する可能性があります。OHSSは、腹部の張りや吐き気、体重増加、尿量の減少などの症状がみられます。重症例では、腎不全や血栓症などの合併症も引き起こします。
また、採卵手術自体にもリスクがあります。手術後に痛みを感じることがあったり、感染症や出血のリスクもあります。これらのリスクは術前検査などの事前準備で低減できることもあるため、事前に理解した上で医療機関側としっかりとコミュニケーションを取っておくようにしましょう。
高年齢の妊娠・出産では合併症のリスクが高まる
年齢を重ねてからの妊娠・出産では、母体、胎児ともに合併症のリスクが高まる点にも注意が必要です。
一般的には35歳以上での出産を「高齢出産」と呼びます。高齢出産では妊娠高血圧症や妊娠糖尿病などを発症しやすくなるほか、胎児発育不全や早産のリスクが上がる、帝王切開率が上がる、産道が広がらず分娩が長引く、などのリスクがあります3)。また、妊娠・出産をきっかけに病気を発症するリスクが、年齢が上がるほど高まることがわかっています。
高齢妊娠・出産のリスクは、もちろん通常の妊娠でも同様であるため、妊娠の計画時には、出産年齢についても十分に考慮する必要があります。
卵子凍結は、現状では受精卵凍結ができないけれど将来妊娠したいときに備えて行うものです。メリット・デメリットを十分に理解したうえで、ご自身のライフプランやお考えに合わせて選択してください。
卵子凍結の成功率
凍結卵子を用いた場合の着床の確率は17~41%であり、そのうち出生に至るのは4.5~12.0%であるとされています。
採卵から出生に至るまでのそれぞれの段階における成功率は以下のとおりです。
出典:Liang T. and Motan T. Advances in Experimental Medicine and Biology. 2016 および
Practice Committees of ASRM, Mature oocyte cryopreservation guideline. Fertil Steril, 2013
成功率には個人差があるため、不安な点は医師に相談しながら、自分にとって納得のいく選択をしていくことが大切です。
卵子凍結から妊娠成立までの流れ
卵子凍結から妊娠成立までの流れは以下のとおりです。
- 医師からの問診や検査
- 排卵誘発
- 採卵・凍結保存
- 融解・顕微授精・培養・胚移植
順に解説します。
医師からの問診や検査
まず、医師の問診や超音波検査、採血などを実施します。超音波の所見やホルモン値、卵子の数を推定するAMH(Anti-Mullerian Hormone)値などを調べ、治療方針を決定します。
排卵誘発
妊娠の確率を上げるためには、複数の卵子を質の高い状態で採取する必要があります。トーチクリニックでは、内服薬や注射を使った排卵誘発を行っていますが、使用する種類は、年齢やこれまでの経過などさまざまな要因を考慮して決めています。
採卵・凍結保存
卵巣の中にある成熟した卵胞に採卵針を刺して、卵胞液と卵子を採取する工程が採卵です。採取された卵子は凍結し、マイナス196℃の液体窒素の中で保存します。超低温の保存により、高い質のまま卵子を保存することができます。
融解・顕微授精・培養・胚移植
凍結卵子を融解、顕微授精、培養、胚移植、妊娠判定という流れになります。
出産をしたいタイミングで、凍結保存している卵子を融解し、 精子の入った針を卵子に刺して顕微授精させます。その後、数日培養させた受精卵(胚)を子宮に戻す工程が胚移植です。一定期間の後、子宮に戻した受精卵が着床し妊娠しているかの判定をし、その後は自然妊娠と同様の過程を経て出産となります。
卵子凍結をおこなうときのクリニックの選び方
卵子凍結は、体への負担だけでなく、時間や費用もかかります。信頼できる医師に相談しながら、自分に合ったクリニックを選ぶことが大切です。
クリニック選びで重要なポイントは「通いやすさ」「費用」「実績」の3つです。検査から採卵までの間に複数回の通院が必要であるため、職場や自宅から無理なく通える場所にあるかどうかを確認しましょう。
また、費用は医療機関によって異なるため、総額をあらかじめ把握しておくことをおすすめします。
卵子凍結に関するよくある質問
卵子凍結に関連するよくある質問について解説します。
Q:卵子凍結の費用は医療控除の対象になる?
控除対象となる医療費は、医師または歯科医師による診療または治療の対価とされており、
不妊症の治療費・人工授精の費用も対象になると国税庁のサイトに明記されています。
しかし、卵子凍結については具体的な言及はなく、医学的適応かノンメディカルな卵子凍結かによっても判断が分かれる可能性があるため、あらかじめ税務署に確認するとよいでしょう。
Q:卵子凍結が終わるまでの期間・通院回数はどれくらい?
卵子凍結をおこなうまでの期間は一般的に2〜3週間程度が目安とされていますが、個人の状態や体質によって異なります。
事前にホルモン値などの検査を行い、その結果をもとに、月経開始から5日目までを目安に受診します。そこから排卵誘発剤の投与を開始し、卵子凍結が完了するまでには通常10~14日ほどです。
検査、排卵誘発、採卵それぞれの段階で受診が必要になるため、平均的な通院回数は5〜6回程度になります。
Q:卵子凍結と受精卵凍結との違いは?
卵子凍結と受精卵凍結の違いは、凍結する対象が「卵子そのもの」か「受精した卵(受精卵)」かという点です。
卵子凍結は「未受精卵凍結」とも呼ばれ、採取した卵子をそのまま凍結保存します。一方、受精卵凍結は、採取した卵子に体外受精や顕微授精をおこない、受精卵の状態で凍結保存します。
Q:顕微授精とは?
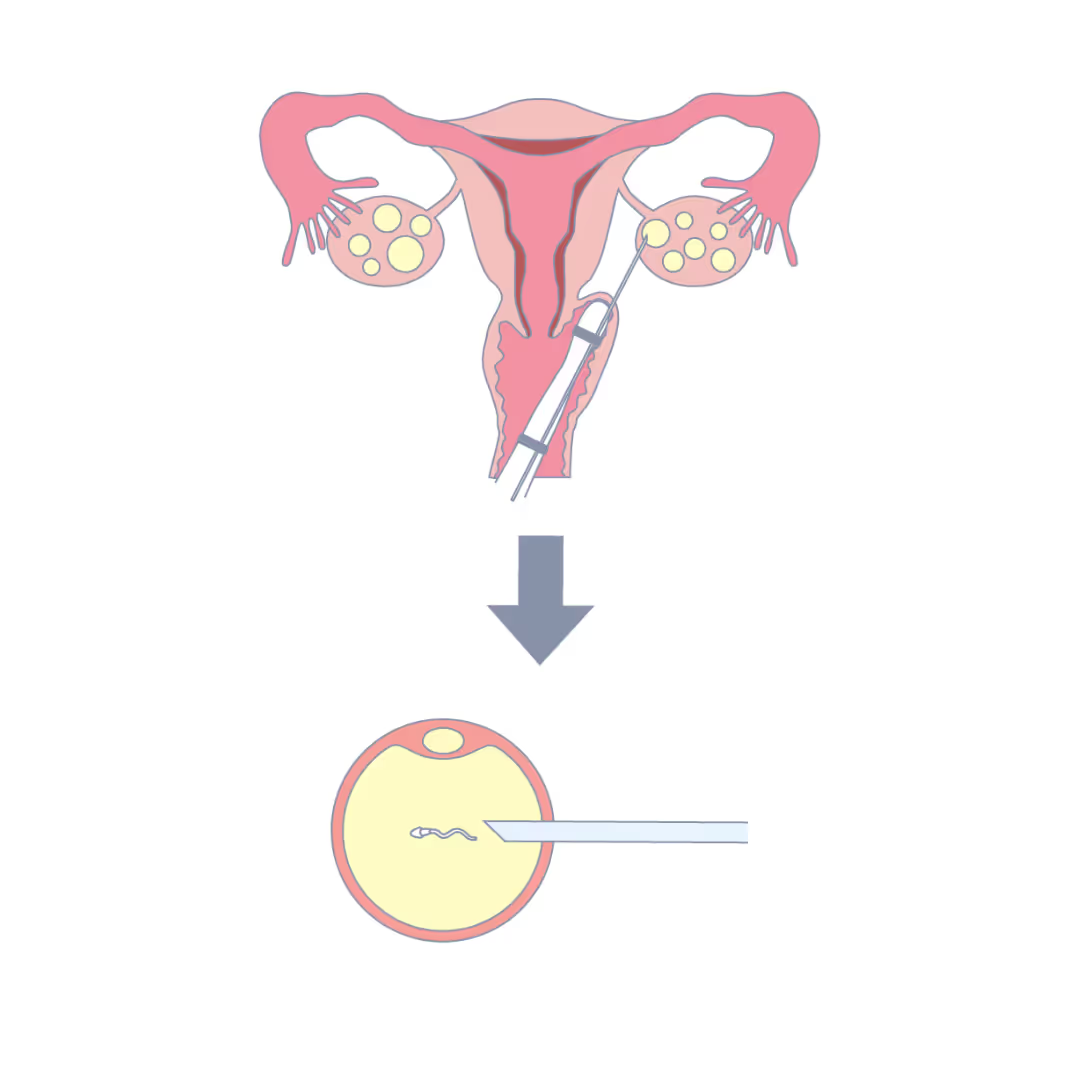
顕微授精とは、顕微鏡を使いながら精子を卵子へ直接注入する技術のことです。体外受精では受精率が低いケースや、精子の数が少ないケース、精子の運動率が低いケースなどにおいて選択されます。
顕微授精については、下記の記事も参考にしてください。
関連記事:顕微授精
Q:妊娠に向けた体作りで大切なことは?
妊娠しやすい体作りのためには、まず日々の生活習慣を整えることが大切です。バランスのとれた食事や質のよい睡眠、適度な運動など、できることから少しずつ心がけてみましょう。ストレスをため込まないこともポイントです。
また、肥満や痩せも不妊の一因となることがあります。極端なダイエットや暴飲暴食は控えて、1日3食しっかりと食べましょう。
そして、妊活においては体を冷やさないことも重要です。足元やお腹周りを温めたり、シャワーだけで済ませず湯船に浸かるなど、身体を温めましょう。
妊活ついては以下の記事でも解説しているため、あわせて参考にしてください。
おわりに
参考文献
1)東京都福祉局. 未来につながる選択肢みんなで一緒に知りたい卵子凍結のこと. 東京都福祉局ウェブサイト
https://www.fukushi.metro.tokyo.lg.jp/documents/d/fukushi/ranshi_tebiki_2
2)日本産科婦人科学会. ノンメディカルな卵子凍結をお考えの方へ[動画]. 日本産科婦人科学会ウェブサイト
https://www.jsog.or.jp/medical/865/
3)東京都福祉局 いつか子供がほしいと思っているあなたへ 東京都福祉局ウェブサイト
https://www.fukushi.metro.tokyo.lg.jp/kodomo/koho/funin201011







